28/07/2012
Des cellules souches dans la rétine
 Des cellules souches dans la rétine
Des cellules souches dans la rétine
(Dernière mise à jour : 2/11/2014)
Dans ce même blog, nous avons évoqué l'emploi de cellules souches embryonnaires pour régénérer la rétine. Ces cellules embryonnaires sont pluripotentes car elles sont à l'origine de toutes les cellules de l'organisme (voir dans ce même blog les articles : Cellules souches et rajeunissement et Élaboration d'une rétine à partir de cellules souches embryonnaires).
Une autre technique est utilisée dans le même but de régénération de la rétine par une autre équipe américaine : des cellules souches découvertes dans la rétine d'individus adultes décédés ouvrent une nouvelle piste de traitement de l’une des premières causes de cécité, la dégénérescence maculaire liée à l’âge, ou DMLA.
La dégénérescence maculaire liée à l'âge (DMLA) détruit les cellules de l'épithélium pigmentaire de la rétine. Cette couche de cellules qui tapisse le fond de la rétine assure le bon fonctionnement des cellules photoréceptrices de l'œil. Une maladie qui n'est pas négligeable et qui s'aggrave avec l'âge des patients. D'après le journal d'ophtalmologie, 2007, le taux de DMLA dans le monde, s'établit selon l'âge : de 55 à 64 ans à 12,2%, 65 à 74 ans à 18,3%, plus de 74 ans à 29,7% (600 000 patients en France).
Les travaux de l’équipe de Sally Temple, de l’Institut des cellules souches neuronales de Rensselaer, aux États-Unis ouvrent un espoir de remédier à la DMLA. En cultivant sous diverses conditions de telles cellules prélevées sur des donneurs décédés, les biologistes ont mis en évidence, parmi elles, l’existence d’une sous-population de cellules souches multipotentes, c’est-à-dire capables de se différencier en plusieurs types cellulaires – dont les cellules de l’épithélium pigmentaire de la rétine.

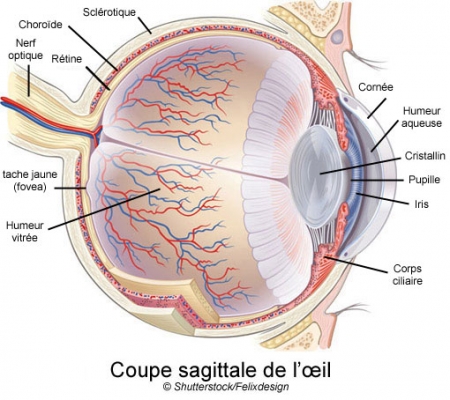
La DMLA (dégénérescence maculaire liée à l'âge) entraîne l'apparition d'une ou plusieurs taches noires qui occultent la vision centrale
Cet épithélium est une couche de cellules qui tapisse le fond de la rétine et assure le bon fonctionnement des cellules photoréceptrices de l’œil, les bâtonnets et les cônes. La DMLA, principale cause de malvoyance et de cécité dans les pays industrialisés – elle y touche sept pour cent des personnes de plus de 75 ans –, est due à la disparition progressive de ces cellules. Il n’existe encore aucun traitement pour la forme la plus fréquente, dite DMLA « sèche » ou atrophique.
Infographie : Betty Lafon pour Sciences et Avenir
Une piste explorée par plusieurs équipes consiste à greffer dans la rétine des cellules de l’épithélium pigmentaire de la rétine produites en laboratoire à partir de cellules souches embryonnaires (cellules ES) ou de cellules induites à la pluripotence (cellules iPS), c’est-à-dire capables de se différencier en cellules de n'importe lequel des trois feuillets embryonnaires (lors de l’embryogenèse, ces feuillets produisent les organes du futur individu).
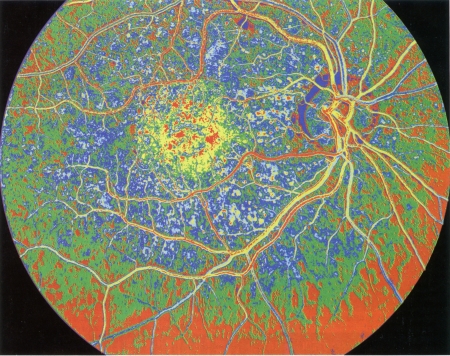
La DMLA (dégénérescence maculaire liée à l'âge) se caractérise par une atteinte de la zone centrale de la rétine, la macula (le cercle jaune vu en rétino-angiographie)
© KOKEL/BSIP
En découvrant des cellules souches dans l’épithélium pigmentaire de la rétine humaine adulte, les biologistes américains ouvrent la voie à une nouvelle piste : en culture, sous certaines conditions, ces cellules souches multipotentes se différencient en cellules de l’épithélium pigmentaire. Existerait-il des conditions similaires qui activeraient leur différenciation dans la rétine des personnes atteintes de la maladie, et ainsi la régénération in situ de l’épithélium défectueux ? Certains animaux à sang froid, comme les amphibiens, ont déjà cette capacité de régénérer leur épithélium pigmentaire et d’autres tissus oculaires lorsque ceux-ci sont abîmés. Prochaine étape : décortiquer le mécanisme qui active la différenciation de ces nouvelles cellules souches – une donnée indispensable pour mettre au point les conditions favorables à la régénération de l’épithélium in situ.
« C’est la première fois que l’on met en évidence des cellules souches dans ce tissu chez l’adulte, commente Olivier Goureau, de l’Institut de la vision, à Paris. Cette piste de réparation endogène semble prometteuse. » Celle de la greffe de cellules de l’épithélium pigmentaire dérivées de cellules pluripotentes n’est pas abandonnée pour autant. Son équipe, qui travaille sur la production de différentes cellules rétiniennes à partir de cellules souches pluripotentes humaines, s’apprête, en collaboration avec le laboratoire ISTEM du génopole d’Evry, à effectuer chez la souris des tests de greffe d’un tel épithélium.
Pour en savoir plus
E. Salero et al., Adult human RPE can be activated into a multipotent stem cell that produces mesenchymal derivatives, Cell Stem Cell, vol. 10, pp. 88-95, 2012.
C. Delcourt, Les troubles de la vision liés à l'âge, Pour la Science, n° 292, pp. 38-45, 2002.
Les cellules souches embryonnaires humaines tiennent leurs promesses (ajout de janvier 2013)
Des patients ont reçu une greffe de cellules souches embryonnaires humaines. Une première mondiale qui offre un espoir de traitement pour cette maladie incurable.
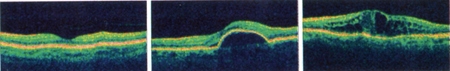
De gauche à droite, tomographie par cohérence optique de la rétine d'une macula normale, d'une rétine atteinte de DMLA et enfin d'un œdème maculaire, une complication rencontrée souvent chez les diabétiques
(CMCR MAISON ROUGE STRASBOURG)
Pour la première fois, une équipe du prestigieux Jules Stein Eye Institute de Los Angeles (États-Unis) a réalisé avec succès, en mars 2012, une greffe de cellules souches embryonnaires humaines (CSEh) chez deux patientes atteintes de dégénérescence maculaire liée à l'âge (DMLA). L'une des patientes souffrait de la forme dite sèche. L'autre d'une affection proche appelée maladie de Stargardt. Ces CSEh, prélevées sur l'embryon aux premiers stades de développement, ont la particularité de se répliquer indéfiniment avant de se différencier pour former plus de 200 types de tissus humains. 50 000 d'entre elles ont été injectées sous la rétine de patientes très malvoyantes pour reconstituer de la rétine. Six mois après, l'une pouvait à nouveau se déplacer seule, l'autre était capable d'utiliser partiellement un ordinateur. Un succès. Mais ces résultats doivent, bien sûr, être confirmés sur la durée. C'est pourquoi l'étude va se poursuivre pendant encore deux ans et inclure vingt-quatre autres patients.
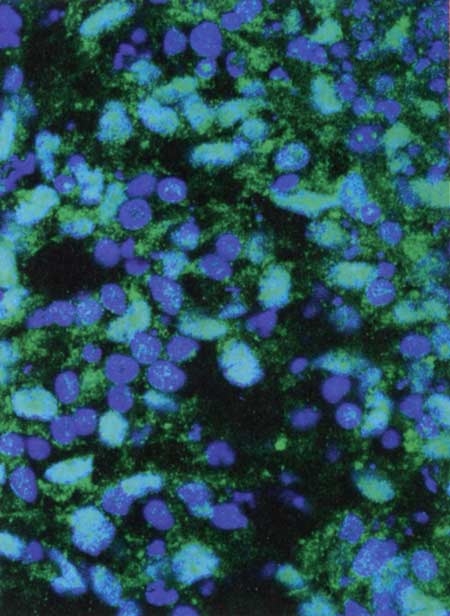
Les greffes de cellules souches embryonnaires humaines (ci-dessus, vues au microscope) sont peut-être la thérapie de l'avenir. Au dernier stade de leur développement, elles donneront un véritable tissu rétinien, aidant à restaurer la vision du patient
© UC IRVINE
S'ils sont avérés, ces résultats constitueront un immense espoir de traitement pour les deux formes de cette maladie dont les symptômes sont une déformation des lignes droites avec l'apparition progressive d'une ou plusieurs taches noires centrales, les scotomes, traduction de la perte de la vision centrale. Moins fréquente (20 % des cas), la forme dite humide est la plus grave. Elle se caractérise par la formation de néovaisseaux sous la rétine, une prolifération due à une production anormale de facteurs de croissance (VEGF : Vascular Endothelial growth factor). En revanche, il n'existe à ce jour aucun traitement pour la forme sèche sans néovascularisation (dite aussi atrophique, plus lente et plus répandue (80 %), les antiVEGF étant inopérants. L'objectif thérapeutique est dans ce cas de stabiliser la destruction progressive des cellules photoréceptrices de la rétine et de bloquer l'inflammation locale. « Plusieurs molécules sont à l'étude et des essais cliniques vont démarrer dans les mois qui viennent », prévoit le Pr Eric Souied, président de l'Association DMLA*.
Face à une affection dont le nombre de cas pourrait doubler d'ici à 2030 en raison du vieillissement de la population, les chercheurs s'intéressent aussi au dépistage. On sait ainsi de longue date que le risque de développer une DMLA est plus important en cas de tabagisme et de surpoids. Plus récemment, des travaux ont été consacrés à la prédisposition génétique et plusieurs marqueurs ont été identifiés (ARMS2, CFH...). Un test de dépistage à partir d'un simple prélèvement salivaire, Macula Risk, est même déjà fabriqué et commercialisé au Canada et sur Internet par la firme Artic DX. Toutefois, son usage reste controversé et surtout prématuré comme l'a précisé un communiqué spécial émis par l'American Academy of Ophtalmology (AAO) en novembre 2012. « À l'avenir, ces tests pourront probablement aider à mieux traiter les patients à haut risque en permettant des traitements adaptés, a ainsi précisé le Dr Edwin Stone, responsable du groupe de travail de l'AAO sur la prédisposition génétique. « Mais les preuves d'un réel bénéfice pour le patient manquent encore. » Pour l'heure, en France, ce test est depuis peu en cours d'évaluation au centre hospitalier intercommunal de Créteil (Val-de-Marne) selon un protocole rigoureux, et uniquement, auprès de patients présentant des antécédents familiaux. L'équipe de Créteil poursuit par ailleurs un projet de génétique appliquée. « Nous avons identifié des marqueurs génétiques prédictifs de sévérité, détaille le Pr Souied. D'ici à cinq ans, nous espérons pouvoir adapter notre prise en charge au profil de chacun. » Un premier pas de soin personnalisé de la DMLA.
*N° vert 0.800.880.66.
Source :
Sylvie Riou-Millot (2013) . - Bien voir - Sciences et Avenir n° 792, février 2013, pp. 46-57.
Les cellules souches induites adultes (iPS) entrent dans la danse (ajout de mars 2013)
Dans le traitement de la DMLA, les premiers essais cliniques impliquant des cellules iPS devraient démarrer au Japon en 2013 au centre hospitalier de Kobe. Cette opération, qui se pratique déjà avec les CSEh (voir plus haut et également le dossier « Vision », Sciences et Avenir n° 792, février 2013) consistera à injecter des iPS différenciées directement dans l'œil du patient afin de reconstituer les cellules abîmées.
Peut-on envisager de déployer cette technique pour des interventions nécessitant de plus importantes réparations dans des tissus nécrosés ? Dans le cas de la rétine, le nombre de cellules iPS à injecter est relativement faible. Mais s'il est possible d'envisager de greffer en surface de l'œil quelques milliers de cellules rétiniennes au millimètre carré, sera-t-il possible de réparer en profondeur un trouble cardiaque comme l'ischémie qui détruit plusieurs dizaines de milliards de cellules ? Sera t-il possible de produire autant de cellules, et à quel coût ? Autant de questions qui restent sans réponse. Pour toutes ces raisons, il semble illusoire - du moins pour l'heure - d'envisager que les iPS puissent ouvrir la voie à une médecine totalement personnalisée où l'on pourra soigner chaque patient à partir de ses propres cellules expurgées de leurs défauts.
Une greffe relance l'espoir dans la DMLA (ajout du 2 novembre 2014)
Une première mondiale : l'équipe menée par Yasuo Kurimoto, du Kobe City Médical Center Général Hospital au Japon a réalisé un implant de tissu rétinien à partir de cellules souches pluripotentes induites (iPS).
Le 12 septembre 2014, une Japonaise de 70 ans atteinte de DMLA a reçu une greffe d'un tissu rétinien conçu à partir de cellules souches pluripotentes induites (IPS). Une première mondiale.
Même s'il est trop tôt pour évaluer le résultat, la patiente a déclaré, le lendemain, que sa vue était plus "brillante". Les iPS en question étaient des cellules souches obtenues à partir de cellules adultes différenciées — ici de peau de la patiente — puis reprogrammées en cellules de rétine. L'équipe japonaise a implanté un feuillet de 1,3 sur 3 mm d'épithélium rétinien dans l'œil de la patiente.
« Cette excellente équipe a réalisé ce que nous appelons "une preuve de concept" », commente Marc Peschanski, directeur scientifique d'I-Stem au génopôle d'Évry (Essonne). Nous attendons les résultats dans les deux ans. » Un éventuel succès pourrait cependant être difficile à étendre au plus grand nombre. « Le procédé n'étant pas du tout industrialisé, nous allons nous retrouver devant un problème éthique : nous aurons le traitement mais pas les moyens de l'appliquer. »
Source : Article de Sciences et Avenir, n° 813, novembre 2014 p. 28.
Une piste autre que les cellules souches : Un collyre anti-cholestérol pour ralentir la DMLA
Une possibilité de ralentir la maladie vient d'être explorée par une équipe de chercheurs américains dirigée par Rajendra Apte, du département d'ophtalmologie de l'École de médecine de l'université Washington à Saint-Louis (Missouri).
Principale cause de malvoyance chez les personnes âgées, la DMLA pourrait être prévenue par des gouttes oculaires évacuant le cholestérol de l'œil. Un essai prometteur chez le rat.
Les injections dans l'œil utilisées pour traiter localement la DMLA pourraient céder la place à un simple collyre. C'est en effet la piste ouverte par des chercheurs américains qui publient une étude dans Cell Metabolism. Selon ce travail, il serait possible de ralentir la prolifération anormale des vaisseaux qui caractérise cette affection en régulant le métabolisme du cholestérol à l'intérieur de l'œil. L'approche qui n'a encore été testée que chez la souris — consisterait à cibler avec un collyre les cellules chargées d'évacuer le cholestérol. Celui-ci retournerait ainsi dans la circulation sanguine et ne s'accumulerait plus dans l'œil, empêchant la maladie de progresser. Cette idée inédite vient compléter l'arsenal des techniques en développement pour préserver ou restaurer la vision (lire Sciences et Avenir, n° 793, février 2013).
Rappelons que le cholestérol est un lipide impliqué dans de nombreux processus biochimiques. Mais quel rapport peut-il exister entre le cholestérol et le développement de vaisseaux sanguins de la rétine ? Il n'y a pas de lien entre DMLA et taux sanguin de cholestérol. La clef s'appelle en fait macrophages. Cette catégorie de cellules immunitaires joue en effet un rôle primordial dans l'élimination du cholestérol de l'œil. Or, les macrophages deviennent moins performants avec l'âge. Il en résulte des dépôts lipidiques qui entretiennent un foyer inflammatoire. Celui-ci favorise le développement de vaisseaux anormaux sous la rétine, responsables d'altérations sévères de la vision centrale. Pour l'heure, on ignore les mécanismes précis qui conduisent ces « vieux » macrophages à induire cette prolifération vasculaire. En revanche, de récents travaux ont montré qu'ils comptaient moins d'ABCAl, une protéine « transporteuse » permettant d'évacuer le cholestérol. Pour preuve, de « jeunes » macrophages dépourvus de ce même transporteur se comportent effectivement comme de « vieux » macrophages, favorisant une vascularisation anormale. D'où l'idée des chercheurs de « booster » l'expression d'ABCAl dans ces cellules afin qu'elles puissent se débarrasser de leur cholestérol et trouver la capacité à réguler la croissance vasculaire.
Pour ce faire, l'équipe de Rajendra Apte, du département d'ophtalmologie de l'École de médecine de l'université Washington à Saint-Louis (Missouri), a utilisé des gouttes ophtalmiques contenant un agoniste du LXR (Liver X Receptor). Cet agent stimule l'action d'un récepteur initialement découvert dans le foie et impliqué dans le métabolisme des lipides. Des études préalables ont en effet montré qu'il augmente la production du transporteur ABCA1 par les macrophages. Et les résultats des essais ont été encourageants : ainsi « dopées », les « vieilles » cellules se sont remises à fabriquer cet indispensable transporteur dans les mêmes proportions que les « jeunes ».
Restait à évaluer cette stratégie sur des souris chez lesquelles on a induit, sous l'effet d'un laser, une croissance anormale des vaisseaux sous-rétiniens, reproduisant ainsi ce que l'on observe chez les patients souffrant de DMLA. Là encore, les résultats ont été positifs. Administré en collyre, l'agoniste du LXR a permis de réduire significativement la prolifération vasculaire chez les souris traitées, les macrophages défaillants parvenant à nouveau à évacuer efficacement le cholestérol.
Il pourrait s'agir d'un progrès thérapeutique majeur
II faut désormais poursuivre ces recherches pour confirmer ces bons résultats, et surtout les appliquer à l'homme, ce qui prendra encore de longues années. S'ils se révélaient concluants, il s'agirait d'un progrès thérapeutique majeur dans la mesure où la fréquence de la DMLA augmente avec l'âge, représentant la principale cause de malvoyance chez les personnes de plus de 50 ans. Selon les chercheurs, « intervenir avant que la maladie ne soit à un stade avance avec des agents efficaces capables de stimuler la sortie du cholestérol de l'œil pourrait empêcher la progression de la maladie. Cette stratégie pourrait être déployée préventivement ».
Source : Marc Gozian Sciences et Avenir, n° 795, mai 2013, pp. 78-79.
12:29 Publié dans Biologie, Médecine | Tags : cellules souches, cellules souches embryonnaires, médecine régénératrice, rétine, thérapie | Lien permanent | Commentaires (3) | ![]() Facebook | | |
Facebook | | |
09/03/2012
Régénération de la rétine par cellules souches embryonnaires
 Régénération de la rétine humaine
Régénération de la rétine humaine
par cellules souches embryonnaires
(mise à jour du 25/01/2015)
Dans leurs livraisons de mars 2012, les revues Sciences & Vie (n° 1134) et Sciences et Avenir (n° 781) se sont fait l'écho d'une avancée thérapeutique fondamentale : pour la première fois, une thérapie a été mise au point à partir de cellules souches humaines : les rétines de deux patients ont été traitées par des cellules souches embryonnaires humaines (CSEh) par une équipe américaine. Encadrée par l'agence sanitaire américaine, l'opération réalisée le 12 juillet 2011 à l'Institut ophtalmologique Jules-Stein de Los Angeles dépasse de très loin la simple réparation de deux rétines et concerne la régénération des organes humains.
Ce sont les premiers blastomères issus de la segmentation des embryons surnuméraires après 5 ou 6 jours de développement non utilisés par les couples pour une fécondation in vitro. Contrairement aux cellules souches que l'on trouve dans certains organes adultes qui ont un pouvoir de différenciation limité, les cellules souches embryonnaires(CSEh) sont des cellules pluripotentes car elles sont à l'origine de toutes les cellules de l'organisme (voir dans ce même blog l'article : Cellules souches et rajeunissement).
Ces cellules pluripotentes possèdent le plus enviable de tous les pouvoirs, celui de générer la totalité des organes humains. Cerveau, muscles, cœur, poumons… Rien ne leur est impossible. Depuis leur découverte en 1998 à l'intérieur d'embryons de cinq ou six jours, les cellules souches embryonnaires (CSEh) ont fait l'objet de vastes programmes de recherches. Mais elles n'étaient pas encore sorties des laboratoires malgré quelques effets d'annonce jamais vérifiés.
L'opération américaine de de la rétine
Sous la rétine (1), 50 000 cellules pigmentaires (obtenues à partir de cellules souches embryonnaires (CSEh)) ont été injectées. Seule une petite zone a été traitée pour limiter les risques en cas d'effets secondaires, l'imagerie médicale permet d'observer, en coupe, le fond de la rétine (2). La petite surépaisseur visible avec un fort grossissement (3), correspond au point d'injection et témoigne que les cellules ont bien survécu et colonisé la zone. Même si la surface réparée est peu étendue, les patients estiment que leur vision s'est améliorée.
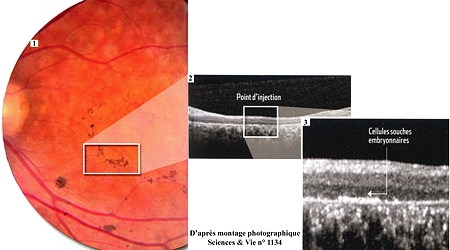
D'après Jean-Pierre Hubschman, un ophtalmologiste d'origine française de l'équipe, la manipulation était très simple : "Il s'agissait de légèrement soulever la rétine du patient, puis d'injecter quelques gouttes de liquide ". Mais ce liquide contient plus de 50 000 cellules pigmentaires, indispensables à la bonne réception de la lumière dans l'œil.
Ces cellules rétiniennes ont été obtenues grâce à la transformation d'environ 2 000 cellules souches embryonnaires (CSEh) mises en culture et différenciée par une méthode mise au point par la firme américaine de biotechnologie Advanced Cell Technology (ACT). Ainsi, injectées en un point précis, les cellules cultivées ont pu coloniser et retapisser, en partie du moins, le fond de la rétine des deux patients, une septuagénaire atteinte par une forme de dégénérescence maculaire liée à l'âge (DMLA), et un homme touché par la maladie de Stargardt, une dégénérescence maculaire héréditaire.
Quelques mois plus tard, les techniques d'imagerie de la rétine montrent que les cellules injectées sont toujours visibles dans la zone traitée et les deux patients estiment avoir bénéficié d'une amélioration de la vue, même s'ils continuent de souffrir de formes très avancées de leur maladie. Jean-Pierre Hubschman reste particulièrement prudent : "L'immense espoir suscité par l'annonce d'une thérapie contre ces deux maladies incurables ne doit pas faire croire au miracle. Avec seulement deux patients opérés, c'est encore trop tôt pour affirmer que nous avons réussi. Même si les résultats semblent très encourageants." Depuis, d'ailleurs, d'autres malades ont été opérés aux États-Unis et en Angleterre. La totalité des résultats est attendue pour 2014. Et, dans le même temps, d'autres essais sur des organes aussi divers que le cœur, le cerveau ou le pancréas pourraient très vite débuter. Cette fois, pas de doute, l'aventure des cellules souches embryonnaires est bien partie.
Une crainte subsiste car le pouvoir de différenciation des cellules souches embryonnaires (CSEh) a un revers : on les suspecte de pouvoir engendrer des tumeurs complexes à croissance rapide, les tératomes. Et c'est pour limiter ce risque qu'ACT a préféré miser sur une implantation dans l'œil, un organe non vital. Un choix d'autant plus judicieux que les réactions de rejets immunitaires y sont également très limitées. Les deux opérations pionnières de la rétine se devaient donc déjà de démontrer, avant même l'efficacité de la thérapie, l'innocuité des cellules souches embryonnaires.
"C'est une annonce très enthousiasmante", confirme Marc Peschanski, de l'unité I-Stem de l'Inserm au Génopole d'Évry (Essonne), l'un des 21 centres autorisés en France à mener des recherches sur ces cellules, "l'objectif intitial de l'étude a déjà été atteint. Six mois après l'opération, les cellules greffées semblent s'être parfaitement intégrées dans la rétine".
La DMLA« sèche» dans le viseur
Par ailleurs, la piste de la greffe de cellules rétiniennes dérivées de cellules souches embryonnaires humaines semble se confirmer (Sciences et Avenir, n° 816, février 2015, p. 96). Publiés en octobre dernier dans The Lancet, les derniers résultats d'une étude américaine dirigée par le Pr. Robert Lanza de la firme Advanced Cell Technology, montrent en effet une amélioration globale de la vision des patients greffés atteints de DMLA, et ce sans apparition d'effets indésirables irréversibles au bout de 22 mois.
Dans le même article, le magazine pose la question : Le Lampalizumab : un médicament efficace ? Capables de réduire de 20 % la progression des lésions causées par la forme « sèche » et avancée de la dégénérescence maculaire liée à l'âge (DMLA) — plus courante que sa forme « humide » et jusqu'ici sans traitement —, les injections de Lampalizumab « constituent un nouvel espoir », soutient le Dr Jean-François Girmens, ophtalmologiste à l'hôpital des Quinze-Vingts à Paris. Tout juste entré en phase III de tests dans 24 pays, cet inhibiteur d'une partie du complément (ensemble de protéines agissant sur notre réponse immunitaire) ne devrait toutefois pas être vendu avant 2017, prévient le laboratoire Roche.
La voie japonaise avec l'uilisation de cellules iPS (cellules souches adultes)
Devenues célèbres en octobre 2012 grâce au prix Nobel de médecine décerne à leur découvreur, le Pr Shinya Yamanaka, les cellules souches pluripotentes induites (ou cellules iPS) occuperont à nouveau le haut de l'affiche en 2013. Des chercheurs japonais du centre Riken lanceront en effet le premier essai thérapeutique sur l'homme faisant appel à ces cellules dans le traitement de la DMLA.
Les iPS se positionnent ainsi comme une alternative concrète aux cellules souches embryonnaires humaines (CSEh), celles-là mêmes qui laissent entrevoir depuis des années l'avènement d'une médecine régénératrice, mais dont l'utilisation se heurte aux problèmes éthiques posés par la question du statut de l'embryon. Les iPS peuvent être vues comme de « fausses » cellules embryonnaires : elles auraient les mêmes capacités de multiplication et de différenciation, mais sans provenir d'embryons. Car il s'agit de cellules différenciées adultes - par exemple de banales cellules de peau - « rajeunies » jusqu'au stade embryonnaire sous l'action d'un cocktail de jouvence mis au point par Shinya Yamanaka. Outre le traitement de la DMLA, le Japonais fonde de grands espoirs sur l'utilisation des iPS pour réparer les lésions de la moelle épinière.
L'espoir d'une thérapie
De nombreux organes sont potentiellement concernés par le pouvoir réparateur des cellules souches embryonnaires. Ainsi, Michel Pucé (Inserm) pourrait bien être le premier à se lancer dans des essais sur l'insuffisance cardiaque. "Les protocoles sont en phase de finalisation, explique le chercheur. Nous attendons le feu vert des agences sanitaires." Ces essais sur le cœur sont d'autant plus attendus qu'aucun résultat n'a pu encore être obtenu jusqu'à présent lors des nombreux essais de thérapies cellulaires.
Autre projet en cours : des tests sur des cellules pancréatiques pour traiter le diabète. Reste que, en dehors des essais menés sur la rétine, un seul autre projet a été homologué dans le monde: le laboratoire américain Neuralstem s'intéresse au potentiel réparateur des cellules souches contre la sclérose latérale amyotrophique, une maladie neurovégétative. Et les premières injections ont eu lieu. Quoiqu'il en soit, l'absence d'effets secondaires officiellement constatés dans l'essai d'ACT devrait rassurer les agences sanitaires encore prudentes.
Sources :
Tourbe C. (2012). - Cellules souches embryonnaires Sciences & Vie, mars 2012 n° 1134, pp.68-72.
Kaldy P. (2012). - Les cellules souches peuvent rendre la vue, Sciences et Avenir, mars 2012, n° 781, p. 34.
10:28 Publié dans Biologie, Médecine, Sexualité-embryologie | Tags : cellules souches, cellules souches embryonnaires, médecine régénératrice, moelle osseuse, greffe d'organe, rétine, thérapie | Lien permanent | Commentaires (6) | ![]() Facebook | | |
Facebook | | |


