09/03/2012
Régénération de la rétine par cellules souches embryonnaires
 Régénération de la rétine humaine
Régénération de la rétine humaine
par cellules souches embryonnaires
(mise à jour du 25/01/2015)
Dans leurs livraisons de mars 2012, les revues Sciences & Vie (n° 1134) et Sciences et Avenir (n° 781) se sont fait l'écho d'une avancée thérapeutique fondamentale : pour la première fois, une thérapie a été mise au point à partir de cellules souches humaines : les rétines de deux patients ont été traitées par des cellules souches embryonnaires humaines (CSEh) par une équipe américaine. Encadrée par l'agence sanitaire américaine, l'opération réalisée le 12 juillet 2011 à l'Institut ophtalmologique Jules-Stein de Los Angeles dépasse de très loin la simple réparation de deux rétines et concerne la régénération des organes humains.
Ce sont les premiers blastomères issus de la segmentation des embryons surnuméraires après 5 ou 6 jours de développement non utilisés par les couples pour une fécondation in vitro. Contrairement aux cellules souches que l'on trouve dans certains organes adultes qui ont un pouvoir de différenciation limité, les cellules souches embryonnaires(CSEh) sont des cellules pluripotentes car elles sont à l'origine de toutes les cellules de l'organisme (voir dans ce même blog l'article : Cellules souches et rajeunissement).
Ces cellules pluripotentes possèdent le plus enviable de tous les pouvoirs, celui de générer la totalité des organes humains. Cerveau, muscles, cœur, poumons… Rien ne leur est impossible. Depuis leur découverte en 1998 à l'intérieur d'embryons de cinq ou six jours, les cellules souches embryonnaires (CSEh) ont fait l'objet de vastes programmes de recherches. Mais elles n'étaient pas encore sorties des laboratoires malgré quelques effets d'annonce jamais vérifiés.
L'opération américaine de de la rétine
Sous la rétine (1), 50 000 cellules pigmentaires (obtenues à partir de cellules souches embryonnaires (CSEh)) ont été injectées. Seule une petite zone a été traitée pour limiter les risques en cas d'effets secondaires, l'imagerie médicale permet d'observer, en coupe, le fond de la rétine (2). La petite surépaisseur visible avec un fort grossissement (3), correspond au point d'injection et témoigne que les cellules ont bien survécu et colonisé la zone. Même si la surface réparée est peu étendue, les patients estiment que leur vision s'est améliorée.
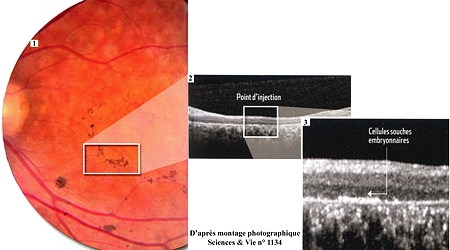
D'après Jean-Pierre Hubschman, un ophtalmologiste d'origine française de l'équipe, la manipulation était très simple : "Il s'agissait de légèrement soulever la rétine du patient, puis d'injecter quelques gouttes de liquide ". Mais ce liquide contient plus de 50 000 cellules pigmentaires, indispensables à la bonne réception de la lumière dans l'œil.
Ces cellules rétiniennes ont été obtenues grâce à la transformation d'environ 2 000 cellules souches embryonnaires (CSEh) mises en culture et différenciée par une méthode mise au point par la firme américaine de biotechnologie Advanced Cell Technology (ACT). Ainsi, injectées en un point précis, les cellules cultivées ont pu coloniser et retapisser, en partie du moins, le fond de la rétine des deux patients, une septuagénaire atteinte par une forme de dégénérescence maculaire liée à l'âge (DMLA), et un homme touché par la maladie de Stargardt, une dégénérescence maculaire héréditaire.
Quelques mois plus tard, les techniques d'imagerie de la rétine montrent que les cellules injectées sont toujours visibles dans la zone traitée et les deux patients estiment avoir bénéficié d'une amélioration de la vue, même s'ils continuent de souffrir de formes très avancées de leur maladie. Jean-Pierre Hubschman reste particulièrement prudent : "L'immense espoir suscité par l'annonce d'une thérapie contre ces deux maladies incurables ne doit pas faire croire au miracle. Avec seulement deux patients opérés, c'est encore trop tôt pour affirmer que nous avons réussi. Même si les résultats semblent très encourageants." Depuis, d'ailleurs, d'autres malades ont été opérés aux États-Unis et en Angleterre. La totalité des résultats est attendue pour 2014. Et, dans le même temps, d'autres essais sur des organes aussi divers que le cœur, le cerveau ou le pancréas pourraient très vite débuter. Cette fois, pas de doute, l'aventure des cellules souches embryonnaires est bien partie.
Une crainte subsiste car le pouvoir de différenciation des cellules souches embryonnaires (CSEh) a un revers : on les suspecte de pouvoir engendrer des tumeurs complexes à croissance rapide, les tératomes. Et c'est pour limiter ce risque qu'ACT a préféré miser sur une implantation dans l'œil, un organe non vital. Un choix d'autant plus judicieux que les réactions de rejets immunitaires y sont également très limitées. Les deux opérations pionnières de la rétine se devaient donc déjà de démontrer, avant même l'efficacité de la thérapie, l'innocuité des cellules souches embryonnaires.
"C'est une annonce très enthousiasmante", confirme Marc Peschanski, de l'unité I-Stem de l'Inserm au Génopole d'Évry (Essonne), l'un des 21 centres autorisés en France à mener des recherches sur ces cellules, "l'objectif intitial de l'étude a déjà été atteint. Six mois après l'opération, les cellules greffées semblent s'être parfaitement intégrées dans la rétine".
La DMLA« sèche» dans le viseur
Par ailleurs, la piste de la greffe de cellules rétiniennes dérivées de cellules souches embryonnaires humaines semble se confirmer (Sciences et Avenir, n° 816, février 2015, p. 96). Publiés en octobre dernier dans The Lancet, les derniers résultats d'une étude américaine dirigée par le Pr. Robert Lanza de la firme Advanced Cell Technology, montrent en effet une amélioration globale de la vision des patients greffés atteints de DMLA, et ce sans apparition d'effets indésirables irréversibles au bout de 22 mois.
Dans le même article, le magazine pose la question : Le Lampalizumab : un médicament efficace ? Capables de réduire de 20 % la progression des lésions causées par la forme « sèche » et avancée de la dégénérescence maculaire liée à l'âge (DMLA) — plus courante que sa forme « humide » et jusqu'ici sans traitement —, les injections de Lampalizumab « constituent un nouvel espoir », soutient le Dr Jean-François Girmens, ophtalmologiste à l'hôpital des Quinze-Vingts à Paris. Tout juste entré en phase III de tests dans 24 pays, cet inhibiteur d'une partie du complément (ensemble de protéines agissant sur notre réponse immunitaire) ne devrait toutefois pas être vendu avant 2017, prévient le laboratoire Roche.
La voie japonaise avec l'uilisation de cellules iPS (cellules souches adultes)
Devenues célèbres en octobre 2012 grâce au prix Nobel de médecine décerne à leur découvreur, le Pr Shinya Yamanaka, les cellules souches pluripotentes induites (ou cellules iPS) occuperont à nouveau le haut de l'affiche en 2013. Des chercheurs japonais du centre Riken lanceront en effet le premier essai thérapeutique sur l'homme faisant appel à ces cellules dans le traitement de la DMLA.
Les iPS se positionnent ainsi comme une alternative concrète aux cellules souches embryonnaires humaines (CSEh), celles-là mêmes qui laissent entrevoir depuis des années l'avènement d'une médecine régénératrice, mais dont l'utilisation se heurte aux problèmes éthiques posés par la question du statut de l'embryon. Les iPS peuvent être vues comme de « fausses » cellules embryonnaires : elles auraient les mêmes capacités de multiplication et de différenciation, mais sans provenir d'embryons. Car il s'agit de cellules différenciées adultes - par exemple de banales cellules de peau - « rajeunies » jusqu'au stade embryonnaire sous l'action d'un cocktail de jouvence mis au point par Shinya Yamanaka. Outre le traitement de la DMLA, le Japonais fonde de grands espoirs sur l'utilisation des iPS pour réparer les lésions de la moelle épinière.
L'espoir d'une thérapie
De nombreux organes sont potentiellement concernés par le pouvoir réparateur des cellules souches embryonnaires. Ainsi, Michel Pucé (Inserm) pourrait bien être le premier à se lancer dans des essais sur l'insuffisance cardiaque. "Les protocoles sont en phase de finalisation, explique le chercheur. Nous attendons le feu vert des agences sanitaires." Ces essais sur le cœur sont d'autant plus attendus qu'aucun résultat n'a pu encore être obtenu jusqu'à présent lors des nombreux essais de thérapies cellulaires.
Autre projet en cours : des tests sur des cellules pancréatiques pour traiter le diabète. Reste que, en dehors des essais menés sur la rétine, un seul autre projet a été homologué dans le monde: le laboratoire américain Neuralstem s'intéresse au potentiel réparateur des cellules souches contre la sclérose latérale amyotrophique, une maladie neurovégétative. Et les premières injections ont eu lieu. Quoiqu'il en soit, l'absence d'effets secondaires officiellement constatés dans l'essai d'ACT devrait rassurer les agences sanitaires encore prudentes.
Sources :
Tourbe C. (2012). - Cellules souches embryonnaires Sciences & Vie, mars 2012 n° 1134, pp.68-72.
Kaldy P. (2012). - Les cellules souches peuvent rendre la vue, Sciences et Avenir, mars 2012, n° 781, p. 34.
10:28 Publié dans Biologie, Médecine, Sexualité-embryologie | Tags : cellules souches, cellules souches embryonnaires, médecine régénératrice, moelle osseuse, greffe d'organe, rétine, thérapie | Lien permanent | Commentaires (6) | ![]() Facebook | | |
Facebook | | |


