De nouvelles armes contre les bactéries résistantes
07/03/2016
 De nouvelles armes contre les bactéries résistantes
De nouvelles armes contre les bactéries résistantes
Pneumonies, bronchites, otites, méningites, angines, infections urinaires, panaris, septicémies... de très nombreuses infections sont provoquées par des bactéries.
Nos médecins nous ont alors prescrit des antibiotiques. Ces "armes" de référence contre les bactéries ont sauvé et sauvent encore des millions de vies. Mais leur utilisation et leur emploi abusif chez l'homme comme chez les animaux a conduit à accélérer l'émergence de bactéries résistantes à ces médicaments. L'efficacité des antibiotiques est aujourd'hui sérieusement menacée. Il y a urgence à en trouver de nouveaux ou à développer des alternatives pour lutter contre les bactéries pathogènes.
Des infections transitoirement maîtrisées redeviennent graves
« On risque à l'avenir de ne plus disposer d'antibiotiques permettant de soigner les infections bactériennes courantes », s'alarme l'Organisation mondiale de la santé. Déjà, chaque année en Europe, 400 000 personnes sont infectées par des bactéries multirésistantes aux antibiotiques, dont 158 000 en France. Quand de telles bactéries sont en cause, on peut aujourd'hui mourir d'une infection jugée "banale" — car traitée facilement il y a quelques années (12 500 décès annuels surviennent ainsi en France). Les médecins se retrouvent de plus en plus souvent en situation d'impasse thérapeutique face à certains patients, aucun antibiotique n'ayant plus le moindre effet sur leur infection. Les chiffres parlent d'eux-mêmes : la résistance des pneumocoques à la pénicilline G était quasiment nulle il y a vingt ans ; 27% des souches de cette bactérie en France y sont désormais insensibles ; dans un cas sur cinq, les infections par le staphylocoque doré acquises à l'hôpital (infections nosocomiales) sont résistantes à l'antibiotique de référence. L'antibiorésistance croissante depuis 10 ans d'une autre bactérie, Escherichia coli, est aussi source d'inquiétude : elle provoque par exemple des infections urinaires — autrefois qualifiées de bénignes — dont beaucoup de patients n'arrivent plus à se débarrasser.
La recherche de nouveaux antibactériens, un défi majeur
L'Institut de Veille Sanitaire soulignait en novembre dernier à propos de la consommation antibiotique en ville (hors hôpital) : « La France se situe parmi les pays les plus consommateurs en Europe, juste derrière la Grèce. Elle consomme 30 % de plus que la moyenne européenne, trois fois plus que les pays les plus vertueux. » Or la pression médicamenteuse accélère la sélection de bactéries résistantes. Les autorités de santé tentent donc de diminuer cette consommation pour contenir l'évolution de l'antibiorésistance. Pour freiner la dissémination de ces bactéries à l'hôpital et la contamination des malades, les mesures d'hygiène ont été considérablement intensifiées ces dernières années. Mais ces initiatives, bien qu'essentielles, ne peuvent que limiter le problème. Les bactéries multi-résistantes sont là.
Un des défis majeurs de la recherche biomédicale est de trouver de nouvelles solutions thérapeutiques pour les combattre. Dans les laboratoires, plusieurs pistes sont en cours d'investigation : criblage de nouveaux antibiotiques, conception de nanomédicaments (voir ci-dessous : Nouveaux antibiotiques et nanomédicaments), thérapie par des "virus de bactéries" (voir ci-dessous Phagothérapie : utiliser les ennemis naturels des bactéries), élaboration d'antibactériens "intelligents" (voir ci-dessous : Vers des antibiotiques "intelligents")... De plus, les bactéries pathogènes, même si elles sont individuellement sensibles aux antibiotiques, sont capables d'échapper à leur action lorsqu'elles s'organisent en communauté : elles forment des biofilms à la surface de certains tissus de l'organisme (voir ci-dessous : Lutter contre les biofilms), mais aussi sur des matériaux médicaux comme les cathéters ou les prothèses implantables (voir plus loin : Des chambres implantables aux prothèses). L'arsenal antibiotique actuel ne parvient pas à détruire ces biofilms et des solutions spécifiques sont à l'étude.
Nouveaux antibiotiques et nanomédicaments
Face au problème croissant de l'antibiorésistance, si la recherche de nouveaux antibiotiques est indispensable, des initiatives visent également à les administrer différemment, par exemple en les enrobant dans des nanoparticules, un assemblage de lipides ou de sucres. Cette formulation aurait l'avantage de délivrer les antibiotiques à des doses inférieures, ce qui freinerait l'apparition des résistances et permettrait d'utiliser des molécules aujourd'hui délaissées car mal tolérées. Le projet NAREB[1] lancé en février 2014 et coordonné à l'Institut Pasteur, associe 15 laboratoires dans 8 pays d'Europe autour d'un objectif commun : développer des nanomédicaments contre deux types d'infections très préoccupantes, celles dues au staphylocoque doré résistant à la méthicilline (SARM) et la tuberculose multirésistante. Les SARM sont des causes fréquentes d'infections nosocomiales sévères : les personnes touchées ont un risque de décès supérieur de 64% à celui des personnes atteintes d'une forme non résistante de l'infection. Quant à la tuberculose multirésistante, près de 480 000 personnes l'ont développée en 2014, et presque un dizième de ces cas seraient des infections "ultrarésistantes" signalées dans une centaine de pays et contre lesquelles même les antibiotiques de deuxième intention sont inefficaces.
Phagothérapie : utiliser les ennemis naturels des bactéries
De plus en plus de chercheurs se penchent, avec des méthodes d'investigation modernes, sur une thérapie lancée au début du XXe siècle, avant la découverte des premiers antibiotiques. Elle consiste à attaquer et détruire les bactéries avec leurs ennemis naturels : des "virus de bactéries" appelés bactériophages, qui sont chacun spécifique d'une bactérie donnée, n'infectant donc que la bactérie hôte sans détruire, par exemple, la flore microbienne.
Dès 1917 à l'Institut Pasteur, Félix d'Hérelle décrit pour la première fois le phénomène de destruction des bactéries par les bactériophages et rapporte le premier essai expérimental de "phagothérapie".
Deux ans plus tard cette nouvelle thérapie est appliquée à l'Homme alors qu'on ne dispose d'aucune arme contre les bactéries, responsables de nombreuses maladies infectieuses et d'innombrables décès. Des solutions de bactériophages sont commercialisées et la phagothérapie connaît un âge d'or jusqu'à l'arrivée des antibiotiques en médecine du début des années 1940, des molécules chimiques que l'industrie peut facilement standardiser. Seuls certains pays de l'Est ont continué à l'utiliser jusqu'à nos jours. Mais le standard des études cliniques actuel ne correspond plus à celui des années passées et il faut donc réévaluer l'efficacité thérapeutique de ces "virus guérisseurs".
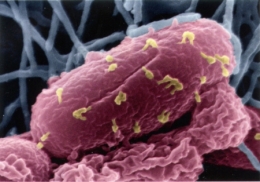
Bactériophages, en jaune, sur la bactérie Escherichia coli.
Vers des antibiotiques "intelligents"
Au-delà du problème de l'antibiorésistance, les antibiotiques ont un défaut majeur: ils s'attaquent sans distinction aux bonnes et aux mauvaises bactéries. On sait notamment qu'ils détruisent en partie les bactéries de notre microbiote, essentielles au bon fonctionnement de notre organisme. De récentes avancées biotechnologiques ont permis la conception d'armes totalement nouvelles qui cibleraient uniquement les bactéries néfastes.
Des "robots" biologiques
Pour cela, les chercheurs utilisent des bactériophages, ces "virus de bactéries" à l'origine d'une thérapie alternative aux antibiotiques, la phagothérapie (voir ci-dessus Phagothérapie : utiliser les ennemis naturels des bactéries). Mais il ne s'agit pas ici d'administrer ces virus antibactériens tels quels. Grâce à l'ingénierie génétique, les chercheurs sont capables de les transformer en véritables petits robots biologiques tueurs de bactéries bien précises. Comment ? Seule l'enveloppe du bactériophage — la "capside" — est utilisée. L'intérêt est qu'elle peut injecter de l'ADN dans des bactéries, mais pas dans les cellules humaines. Cette capside va donc servir à délivrer un "circuit génétique" aux bactéries néfastes : il comprend des ciseaux moléculaires couplés à un "guide" (voir l'article sur ce même blog) qui va cibler exclusivement un petit morceau d'ADN défini de la bactérie visée, au sein d'un gène de résistance ou de virulence. Le bactériophage a été transformé en cheval de Troie : il injecte le circuit dans la bactérie, le programme génétique se met en marche. Le ciseau "scanne" l'ADN. S'il trouve le fragment de gène, il coupe. La bactérie meurt. S'il ne le trouve pas, il n'y a rien à couper. La bactérie survit.
Lutter contre les biofilms
Quand les bactéries vivent en communauté, il est encore plus difficile de s'en débarrasser. Or sur nos tissus, sur des cathéters, sur des prothèses, les bactéries peuvent former des "biofilms": elles adhèrent à la surface, sécrètent une — la matrice —, se multiplient et s'agrègent les unes aux autres pour former une masse pouvant contenir des millions de milliards de bactéries. Comme l'union fait la force, ces biofilms bactériens deviennent "tolérants" aux antibiotiques : même si individuellement les bactéries qui les composent sont sensibles aux antibiotiques, ces médicaments n'ont plus d'effet contre elles lorsqu'elles sont organisées en biofilm (le problème est bien sûr amplifié si un biofilm est composé de bactéries résistantes). La médecine est aujourd'hui démunie face à ces communautés bactériennes et la lutte contre les biofilms est devenue un enjeu de taille pour la recherche biomédicale. Surtout quand on sait qu'ils seraient impliqués dans 60% des infections acquises à l'hôpital (infections nosocomiales).
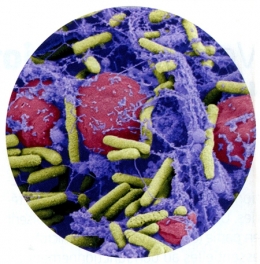
Biofilm sur un cathéter.
En jaune : les bactéries. En violet : La matrice du biofilm. En rouge : des cellules immunitaires.
Des chambres implantables aux prothèses par Jean-Marc Ghigo
Responsable de l'unité Génétique des biofilms à l'Institut Pasteur.
L'équipe de Jean-Marc Ghigo à l'Institut Pasteur est spécialisée dans l'étude des biofilms, analysant leur formation et les différents aspects du mode de vie en communauté des bactéries. Le chercheur nous précise le mécanisme qui empêche les antibiotiques d'être efficaces : « si un antibiotique agit sur un biofilm, beaucoup de bactéries vont être tuées, mais certaines bactéries qu'on nomme "persistantes" vont survivre au traitement, et permettre la reformation du biofilm ». Heureusement, des solutions se profilent. L'équipe pasteurienne a mené en collaboration avec des cliniciens[2] une étude sur les chambres implantables, ces petits boîtiers installés sous la peau qui permettent l'administration de médicaments, notamment en cas de chimiothérapie anticancéreuse. « Ces chambres sont infectées par des biofilms dans 4 à 5% des cas », explique Jean-Marc Ghigo. « Quand une infection est suspectée, elles doivent être retirées, ce qui n'est pas un acte anodin, surtout chez des patients fragilisés ».
Aujourd'hui, entre deux utilisations de la chambre, un "verrou" antibiotique est appliqué pour limiter le phénomène de formation des biofilms ; il consiste à injecter dans la chambre un faible volume d'antibiotiques. « Nous souhaitons mettre au point un verrou "curatif" capable de supprimer efficacement d'éventuels biofilms dans ces chambres implantables. Pour cela, nous couplons un antibiotique classiquement utilisé à une molécule qui s'attaque à la matrice des biofilms tout en augmentant la pénétration de l'antibiotique dsns les bactéries persistantes. Nous avons prouvé au laboratoire l'efficacité de ce mélange ». Ce nouveau "verrou " antibactérien est actuellement en fabrication par la pharmacie des Hospices Civils de Lyon en vue de futurs essais cliniques. Une autre piste est à l'étude dans l'unité : il s'agit cette fois de prévenir la formation des biofilms.
« On "greffe" sur des surfaces une molécule qui les rend "glissantes" et empêche ainsi les bactéries d'adhérer, de s'attacher à ces surfaces », explique le chercheur Christophe Beloin, qui mène toutes ces expérimentations avec Jean-Marc Ghigo. « Pour l'instant, il est difficile d'avoir un effet à long terme avec cette stratégie. Mais elle pourrait être utilisée sur le court terme, lors de la pose d'une prothèse par exemple.
Unité de Génétique des biofilms
Source : La Lettre de l'Institut Pasteur, n° 92 - février 2016.
[1] Nanotherapeutics for antibiotic résistant émergent bacterial pathogens.
[2] L'unité de Génétique des biofilms collabore avec David Lebeaux de l'hopital Necker et de l'hopitai George Pompidou à Paris, et avec des cliniciens de l'hopitai Dupuytren à Limoges.


Les commentaires sont fermés.